Методическая разработка по теме "Описательные эпидемиологические исследования"
| Сайт: | Образовательный портал Казанского ГМУ |
| Курс: | Эпидемиология ФГОС-3++ для 4 курса медико-профилактического факультета 8 семестр |
| Книга: | Методическая разработка по теме "Описательные эпидемиологические исследования" |
| Напечатано:: | Guest user |
| Дата: | Friday, 1 May 2026, 04:27 |
Описание
Материалы для изучения темы "Описательные эпидемиологические исследования"
Оглавление
- 1. Структура описательных эпидемиологических исследований
- 2. Описательно-оценочные исследования (статистические)
- 3. Описание многолетней динамики заболеваемости (распределения годовых показателей заболеваемости)
- 4. Описание внутригодовой динамики заболеваемости (распределение месячных показателей заболеваемости)
- 5. Описание проявлений заболеваемости в группах населения, выделенных по индивидуальным признакам
- 6. Описание заболеваемости в группах населения, выделенных по территориальному признаку
- 7. Формулирование гипотез о факторах риска
- 8. Ошибки в описательных исследованиях
1. Структура описательных эпидемиологических исследований
Описательные (дескриптивные) исследования относят к наблюдательным (обсервационным) исследованиям. Описание может быть самостоятельным законченным исследованием, в то же время полученные в таких исследованиях новые эпидемиологические данные побуждают исследователей к проведению аналитических исследований, конечный результат которых - выяснение причины возникновения и распространения изучаемой болезни. В этом случае описательное исследование - лишь первый этап полноценного эпидемиологического исследования, отменить который невозможно, так как только при описании выявляют особенности проявлений заболеваемости. На втором этапе, в аналитических исследованиях, их сравнивают с набором и активностью биологических, социальных и природных факторов.
Факторы риска рассматривают как достаточные, необходимые и дополнительные причины возникновения и распространения болезней.
Описать заболеваемость - значит, дать характеристику особенностей ее распределения во времени, в социально-возрастных группах населения, по территории и сформулировать гипотезы о факторах риска возникновения и распределения заболеваемости. При этом описание ограничено наблюдением за заболеваемостью и не предполагает проверку высказанных гипотез.
Описательные эпидемиологические исследования широко применяют не только при изучении заболеваемости, но и тяжести течения и исходов болезни: смертности, инвалидности, бесплодия и т.д., исходов воздействий, например наркотиков, алкоголя, курения.
Единой общепринятой структуры описательных эпидемиологических исследований на сегодняшний день нет, как нет и единого названия данного исследования: описание-наблюдение, описательно-оценочные исследования, дескриптивные, описательные исследования. Типы и содержание описательных эпидемиологических исследований представлены на рис. 3.2.
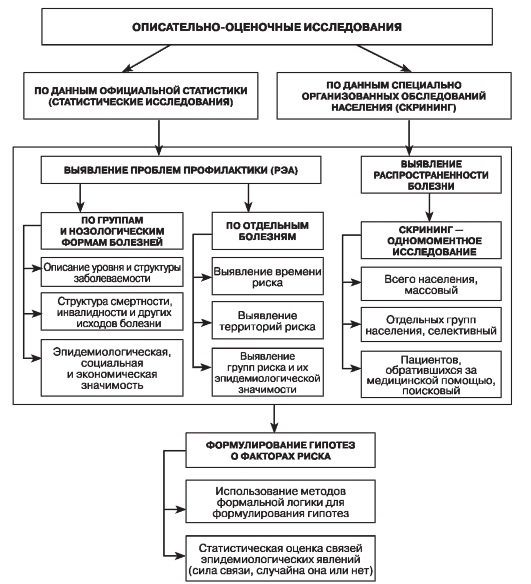
Рис. Типы описательно-оценочных эпидемиологических исследований. (РЭА - ретроспективный эпидемиологический анализ)
В последние годы для обозначения описательных исследований применяют термин «статистические исследования», что, вероятно, оправданно: информационное обеспечение этих исследований осуществляется на основе данных официальной статистики (статистическое наблюдение) и/или данных, собранных в специальных однократных или периодических обследованиях населения (скрининг).
База данных официальной статистики включает сведения о заболеваемости:
- выявленной по обращаемости - данные характеризуются доступностью и простотой получения информации, считаются основным источником информации об острых и хронических заболеваниях. Однако существуют и недостатки, связанные с особенностями учета и регистрации, неполнотой обращения;
- выявленной по данным медицинских осмотров - позволяют определить начальные стадии или скрытые формы заболеваний. Возможности метода ограничены из-за недостаточной материально-технической базы, неполного финансирования осмотров декретированных групп населения, высокой стоимости. Виды медицинских осмотров: профессиональные (выявление болезней и нарушений здоровья, обусловленных профессией), целевые (выявление конкретной нозологической формы), предварительные (при устройстве на работу) и периодические профилактические для определенных контингентов (в течение года).
Одномоментное описательное исследование (поперечное, prevalence study, cross-sectional study)в равной степени может быть как описательным, так и аналитическим. Критерий определения: проводят или не проводят проверку гипотезы о факторах риска. Термин «одномоментное» трактуют как исследование на основе результатов, полученных один раз (кратность проведения), так и исследование, проведенное в определенный момент времени (время проведения). Практически специально организованные исследования, направленные на выявление распространенности тех или иных болезней, проводят однократно или регулярно. В качестве примера последних можно назвать диспансеризацию населения, которую проводят с определенной периодичностью. Получение и накопление данных о распространенности заболеваемости на основе одномоментных скрининговых исследований сопряжено с определенными трудностями: в ряде случаев требуются значительные затраты; они достаточно точны только для скоротечных болезней. Иногда термин «одномоментное исследование» заменяют термином «скрининг» (просеивание) или «поперечное исследование». Все эти понятия правомерны для обозначения описательных эпидемиологических исследований, специально организованных и направленных на выявление распространенности болезни. Распространенность болезни - отношение числа лиц с признаками заболевания согласно выбранным критериям к числу обследованных лиц. В дескриптивной эпидемиологии этот метод используют для:
- выявления истинной распространенности болезни;
- выявления признаков болезни;
- уточнения симптомов болезни и их связи с диагнозом. Недостатки одномоментных исследований:
- распространенность болезни устанавливают на момент обследования, что не позволяет учитыватьслучаи болезни, закончившиеся выздоровлением, летальным исходом, отслеживать выбывших при смене места проживания и по другим причинам;
- при редко встречающихся заболеваниях необходимо увеличение числа обследованных, а это приводит к удорожанию исследований;
- при обследовании профессиональных групп учитывают только ныне работающих и не принимают во внимание людей, оставивших работу, но получивших заболевание, что ведет к недооценке риска заболеть;
- возможное отрицательное влияние выбранных методов, критериев диагностики, корректности вопросов анкеты, манифестности болезни на точность результатов исследования Одномоментное исследование может быть описательным, наблюдательным, выборочным, редко сплошным, научным или рутинным, клиническим или полевым. Более подробно данное исследование будет представлено в следующей главе.
2. Описательно-оценочные исследования (статистические)
Описание заболеваемости (инцидентности, превалентности) проводится, как правило, по данным официальной статистики, которая включает сведения о заболеваемости выявленной по обращаемости. Исследование проводится регулярно, с определенной периодичностью, стало рутинным. Именно эти исследования ряд авторов предлагают называть «статистическими». Объем, полнота и достоверность описания будут определяться различными факторами, но в первую очередь качеством выявления и регистрации заболеваемости.
Описать заболеваемость населения какой-либо болезнью означает не только ответить на вопросы: «Когда болеют?», «Где болеют?», «Кто болеет?» Описание должно содержать сравнительную характеристику величин заболеваемости и ее оценку. Это подразумевает ответы на вопросы: «Когда болеют чаще, а когда реже?», «Какие группы (коллективы) населения болеют чаще, а какие реже?», «На какой территории (в каком месте) болеют чаще, а на какой реже?» Именно поэтому перед описанием необходимо уточнить совпадает или нет качество выявления и регистрации заболеваемости на разных территориях. Например, как определен «случай болезни», подлежащий регистрации. При различной трактовке понятия, а значит, и регистрации, сравнение некорректно.
В ходе проведения описательных эпидемиологических исследований нужно описать как устойчивые (закономерные, типичные) характеристики проявления заболеваемости, так и необычные (нетипичные). Словосочетание «особенности динамики и структуры заболеваемости» в отечественной эпидемиологической литературе обозначают термином «проявление заболеваемости». Проявление заболеваемости - это распределение заболеваемости во времени, по территории и в социально-возрастных группах населения. В итоге по результатам проведенных исследований выявляют время риска, группы (коллективы) риска, территории риска и формулируют гипотезы о факторах риска, обеспечивающих данный характер распределения заболеваемости.
Для получения более точных оценок характера выявленных проявлений заболеваемости применяют различные статистические методы, повышающие достоверность полученных результатов. Например, методы оценки достоверности различий показателей заболеваемости, эпидемиологической значимости различных социально-возрастных групп населения, характеристики тенденции (темп прироста, скорость тенденции). Таким образом, по содержанию проводимых исследований более правильно называть эти исследования не описательными, а описательно-оценочными, поскольку это не просто констатация факта конкретного характера распределения заболеваемости, но и оценка достоверности информации о выявленных проявлениях заболеваемости.
Описательно-оценочное (статистическое) исследование может быть наблюдательным, ретроспективным, сплошным или выборочным, научным или рутинным.
Описание заболеваемости
Описательно-оценочное эпидемиологическое исследование состоит из последовательных и взаимосвязанных этапов.
1. Сбор информации, первичная статистическая обработка данных.
2. Группировка данных, представление эпидемиологических данных.
3. Описание выявленных проявлений заболеваемости предполагает предварительную оценку и описание распределения:
- показателей заболеваемости во времени (годовых и месячных);
- показателей заболеваемости групп населения, выделенных по индивидуальным признакам (динамика и структура);
- показателей заболеваемости групп населения, выделенных по территориальному признаку.
4. Формулирование гипотез о факторах риска.
По результатам исследования составляют описание проявлений заболеваемости в виде таблиц, диаграмм и текста, в котором отражают особенности распределения заболеваемости и формулируют гипотезы о факторах риска, обеспечивающих данное распределение.
Информация о первичной статистической обработке данных, их группировке и представлении полученных в ходе исследования результатов подробно изложена в предыдущих главах учебного пособия. Наибольшие сложности вызывает описание графического изображения выявленной заболеваемости, поэтому ряд наиболее трудных моментов будет изложен подробнее.
Описание проявлений заболеваемости во времени
Изучение распределения заболеваемости во времени предполагает выявление характера распределения показателей заболеваемости за определенный период лет или внутри года.
3. Описание многолетней динамики заболеваемости (распределения годовых показателей заболеваемости)
При описании многолетней динамики заболеваемости отмечают отсутствие или наличие тенденции, ее выраженность, оценивают равномерность или неравномерность распределения показателей заболеваемости за изучаемый период, выявляют цикличность, рассчитывают прогноз и высказывают гипотезы о факторах риска, обеспечивающих данное распределение заболеваемости.
3.1. Тенденция или направление движения показателей заболеваемости
Выявление тенденции означает выравнивание фактической кривой и построение линии, которую называют линией тренда (трендом или линией тенденции). Линия тренда показывает, какими теоретически могли бы быть годовые показатели (I теор.), если бы заболеваемость зависела только от факторов, формирующих тенденцию.
Для выявления и оценки тенденции используют различные методы. Ориентировочное представление о наличии (отсутствии) тенденции дают визуальная оценка графика или «мысленное» выравнивание графической кривой, метод выравнивания «от руки».
Оптимальный способ выравнивания фактических кривых - метод наименьших квадратов (МНК). Он включает различные функции, позволяющие построить линию тренда, адекватную фактическому ряду показателей заболеваемости (рис. 2).
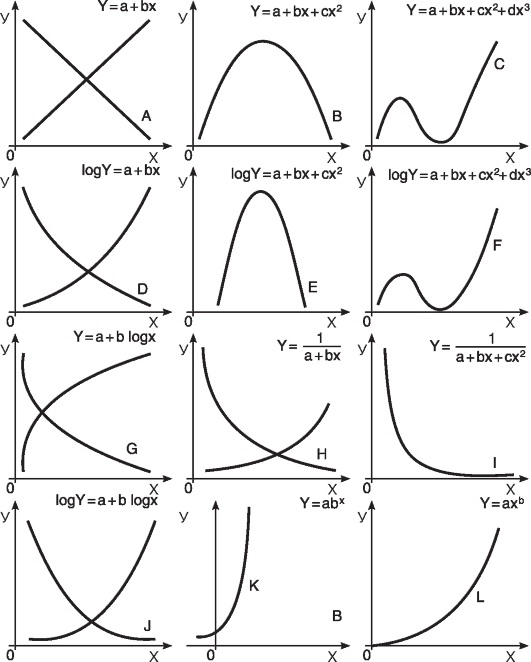
Рис. 2. Характерные типы кривых, используемых при выравнивании динамических рядов методом наименьших квадратов
Фактические кривые в пределах 8-15 лет удается адекватно описать одной прямой линией, но не всегда. Если прямолинейная функция не способна адекватно описать анализируемый ряд показателей, изучаемый период необходимо разбить на такие отрезки, которые можно корректно описать линейным трендом и по возможности ограничиться анализом последнего отрезка. Именно параметры прямолинейного тренда на этом участке могут быть использованы для принятия управленческих решений (рис. 3).
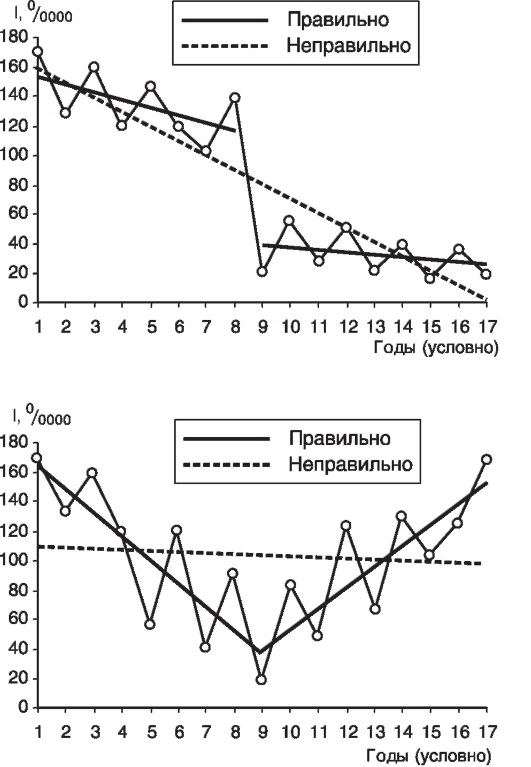
Рис. 3. Примеры выравнивания кривых динамики годовых показателей
Критерием правильности нанесения (или расчета) линии тренда выступают приблизительно равные значения сумм (Σ) отклонений (Δ - дельта) фактических показателей заболеваемости вверх и вниз от линии тенденции (ΣA+ = ΣA-) (рис. 4, 5 - условные данные).
Рис. 4. Пример правильного нанесения линии тенденции ΣΔ+ = ΣΔ-
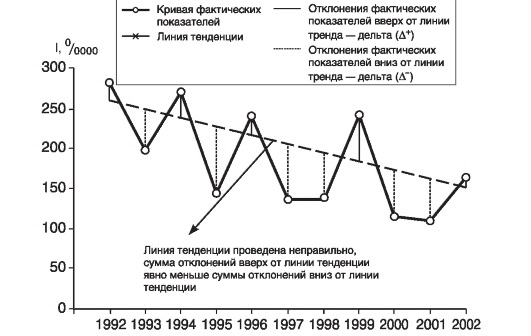
Рис. 5. Пример неправильного нанесения линии тенденции ΣΔ+ ≠ ΣΔ- (условные данные)
Наличие выскакивающего показателя изменяет характер тенденции, что приводит к некорректным выводам о динамике риска заболеть, к завышению прогностических показателей заболеваемости и, возможно, к планированию и проведению неадекватных мероприятий по профилактике данной болезни. Выскакивающими считаются величины нехарактерные для данного ряда: необычно высокие или необычно низкие показатели. Учитывая, что причины появления выскакивающего показателя нетипичны для изучаемого периода, его при расчетах тенденции следует исключить или заменить (рис. 6, 7).
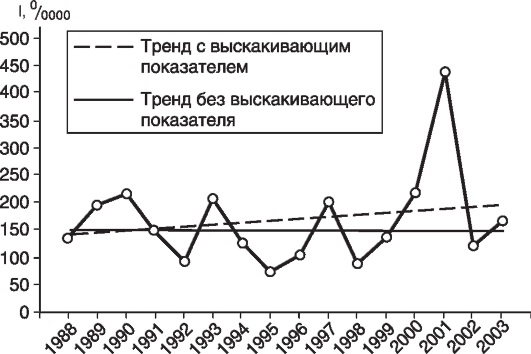
Рис. 6. Заболеваемость населения города В скарлатиной в 1988-2003 гг.
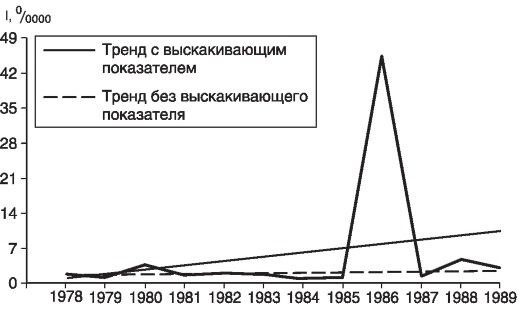
Рис. 7. Заболеваемость населения области С геморрагической лихарадкой с почечным синдромом (ГЛПС) в 1978-1989 гг.
При расчете линии тренда без выскакивающего показателя 2001 г. (433,7°/0000 на рис. 3.7, он заменен на медианный показатель из лет подъема заболеваемости (2П,2°/0000).
Линия тренда без выскакивающего показателя 1986 г. (45,70/0000) на рис. 3.8 рассчитана с использованием прогнозируемого на 1986 г. показателя (1,20/0000).
Окончательные выводы о наличии (отсутствии) тенденции могут быть сделаны только на основании оценки достоверности линии тренда. Простейшим приемом выявления наличия (отсутствия) тенденции является оценка достоверности различий теоретических показателей заболеваемости первого и последнего года изучаемого периода с уровнем доверия Р >0,95 или соответственно р <0,05. При необходимости для характеристики достоверной тенденции снижения или увеличения можно применять статистические показатели, характеризующие ее скорость или выраженность. Например, ежегодный темп прироста (снижения) заболеваемости, выраженный в процентах, оценивается следующим образом: до 1% - отсутствует, от 1 до 5% - умеренный, выше 5% - выраженный. Соответственно объему проведенных исследований делается ориентировочный или окончательный вывод о наличии или отсутствии тенденции.
После нанесения линии тренда и проведенных статистических расчетов делают выводы:
- тенденция отсутствует, т.е. уровни заболеваемости колеблются вокруг средней многолетней, кривая располагается параллельно оси Х, а показатель заболеваемости первого года линии тенденции достоверно не отличается от уровня заболеваемости последнего года линии тенденции;
- тенденция к росту или тенденция к снижению. Если показатель заболеваемости первого года линии тенденции достоверно отличается от уровня заболеваемости последнего года линии тенденции, делают вывод о наличии тенденции. Дополнительно различными статистическими методами может быть оценена выраженность тенденции. Например, ежегодный темп прироста (снижения) заболеваемости, выраженный в процентах, оценивают так: до 1% - отсутствует, от 1 до 5% - умеренный, выше 5% - выраженный.
3.2. Колебания годовых показателей заболеваемости
Колебания - это изменения величины показателей заболеваемости относительно друг друга. Для обозначения особенностей колебаний годовых показателей заболеваемости используют ряд терминов,отражающих различные параметры колебаний: относительно равномерное и неравномерное распределение показателей, годы подъема и спада заболеваемости, эпидемический цикл, амплитуды циклов, фазы подъема и спада, цикличность, периодичность, волнообразность, ритмичность, хаотичность колебаний. К сожалению, многие из них не имеют однозначных определений.
В ходе описания колебаний годовых показателей заболеваемости необходимо:
- сделать вывод об относительной равномерности или неравномерности распределения показателей заболеваемости;
- выявить существующие циклы, определить и сравнить их периоды, интервалы между циклами и сделать вывод о наличии (отсутствии) циклических колебаний;
- оценить выраженность колебаний.
1. Равномерное или неравномерное распределение показателей заболеваемости. Абсолютно равномерного распределения показателей заболеваемости, как правило, нет, некоторые колебания величин есть всегда. Однако статистической достоверности в разности этих показателей не отмечается, что дает основание говорить об относительно равномерном распределении заболеваемости, это характерно для большинства неинфекционных и ряда инфекционных болезней.
Неравномерное распределение заболеваемости, когда показатели заболеваемости статистически достоверно отличаются в годы подъемов и спадов заболеваемости. Достоверность различия показателей рассчитывают статистическими методами и отражают на графике в виде доверительных границ. Если таких знаков на графике нет, тогда вывод о неравномерности распределения будет носить предварительный характер, который в дальнейшем подтвердится или будет опровергнут. Заболеваемость многими инфекционными болезнями отличается статистически достоверными (р <0,05) колебаниями годовых показателей, что соответственно расценивается как неравномерное их распределение за изучаемый период времени (рис. 8).
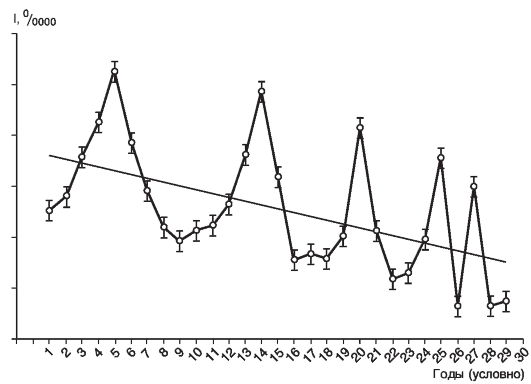
Рис. 8. Заболеваемость населения города Н болезнью Х за 29 лет (условные данные, доверительные границы I ± 2m)
При описании целесообразно указать годы подъема и спада, соответствующие им уровни заболеваемости или назвать диапазон колебания заболеваемости от минимального до максимального уровня в конкретные годы.
2. Неравномерное упорядоченное (циклическое, ритмичное) или хаотичное распределение показателей заболеваемости. Динамика годовых показателей заболеваемости большинства инфекционных болезней отличается закономерным формированием циклов, нередко повторяющихся с относительно одинаковым интервалом. Для характеристики таких закономерных явлений используют термины «цикличность» и «периодичность» (большинство авторов считают их синонимами) и редко - «ритмичность» (ритм - чередование каких-либо элементов, происходящее с определенной последовательностью, частотой).
Эпидемический цикл - проявление заболеваемости, при котором в течение определенного числа лет (но не менее трех) происходят статистически значимые увеличение и уменьшение частоты заболеваемости (т.е. циклические изменения заболеваемости). Цикл легко выявляется на графике многолетней динамики как участок кривой, расположенный между двумя годами с минимальной (для данного цикла) заболеваемостью. Их условно делят на малые (с периодом 3-5 лет), средние (6-15 лет) и большие (более 15 лет).
Упорядоченность во времени - приблизительно одинаковый промежуток времени между двумя максимально выраженными подъемами (спадами) заболеваемости (обычно допускается расхождение в 1-3 года).
Ориентировочное представление об упорядоченном или хаотическом распределении заболеваемости достигается при обычной визуальной оценке графиков или гистограмм.
Беспорядочное (хаотичное, нерегулярные или эпизодические подъемы) распределение заболеваемости - количество циклов меньше трех, отсутствует закономерность в повторяемости циклов и т.д.
Упорядоченное (цикличность, периодичность, ритмичность) распределение заболеваемости - интервалы между подъемами заболеваемости оказываются приблизительно одинаковыми, а число циклов составляет не менее 3. Если число циклов 4 и более - можно с большой долей уверенности сделать вывод о циклических колебаниях заболеваемости как характерной особенности динамики годовых показателей в изучаемом периоде. При выявлении 3 циклов, повторяющихся с равными интервалами, можно сделать тот же, но только ориентировочный вывод.
При отсутствии тенденции и цикличности делают вывод о стабилизации заболеваемости
3. Выраженность колебаний. Выраженность колебаний годовых показателей заболеваемости зависит от амплитуды цикла (рис. 9). Амплитуда цикла - это разница показателей года максимального подъема данного цикла и года спада заболеваемости. Можно выделить два их вида: амплитуду подъема и амплитуду спада. Для оценки амплитуды подъема отдельного цикла необходимо сравнить максимальный показатель в этом цикле с предыдущим минимальным показателем года спада заболеваемости. Для оценки амплитуды спада отдельного цикла следует сравнить максимальный показатель в этом цикле с последующим минимальным показателем года спада заболеваемости. Если большинство амплитуд спада больше, чем амплитуды подъема, формируется тенденция к снижению заболеваемости, при этом чем больше разница между амплитудами, тем выше скорость снижения. И наоборот, если большинство амплитуд подъема больше амплитуд спада - формируется тенденция к повышению заболеваемости.
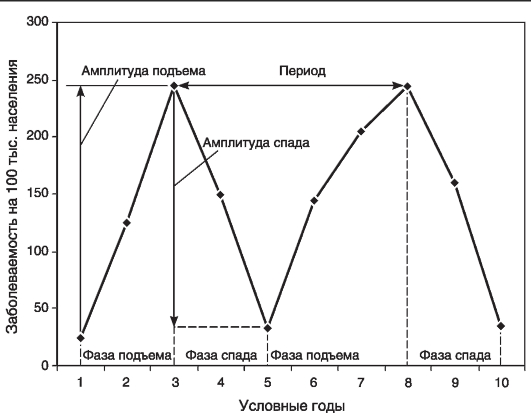
Рис. 9. Циклические колебания с периодом 5 лет. Первый цикл - годы 1, 2, 3, 4, 5. Второй цикл - 5, 6, 7, 8, 9, 10. Годы максимального подъема - 3, 8. Годы максимального спада -1, 5, 10
3.3. Прогноз заболеваемости на следующий год
Прогностические оценки основаны лишь на выявленных, характерных для изучаемого периода проявлениях многолетней динамики заболеваемости и не учитывают возможные будущие нетипичные изменения активности факторов риска. Поэтому любой метод вычисления прогностических показателей заболеваемости дает лишь ориентировочный (с разной степенью точности) прогноз. Определяют средний прогностический показатель и его возможные максимальные и минимальные значения (пороговые показатели), в которых может находиться показатель заболеваемости следующего года при условии, если не произойдет существенных (непредвиденных или ожидаемых) изменений активности причин возникновения и распространения какой-либо болезни и/или существенных изменений в полноте выявления, качестве диагностики и учета больных. Если такие изменения произойдут, это приведет к нетипичным (по отношению к изученному периоду) проявлениям заболеваемости, и показатель заболеваемости следующего года не будет соответствовать прогнозу.
Самым простым ориентировочным способом определения прогноза заболеваемости является продолжение нанесенной на график линии тенденции до метки следующего года, что даст возможность определить средний прогностический показатель.
3.4. Возможные причины, обеспечивающие данное распределение
заболеваемости Особенности распределения заболеваемости во времени зависят от набора факторов и активности комплекса разнообразных причин и условий, которые условно можно разделить на три группы: 1. Факторы (причины и условия), активность которых на протяжении многих лет практически не меняется или изменяется в одном направлении. Например: на неблагоустроенной территории (отсутствие канализации, колодезное водоснабжение) строятся водопровод и канализация с поэтапным вводом отдельных районов в течение нескольких лет. В результате улучшения качества питьевой воды и очистки территории от загрязнения бытовыми стоками отмечается тенденция к снижению заболеваемости. Такой характер изменения активности причин влияет на интенсивность заболеваемости и связан в первую очередь с социальными факторами. 2. Причины и условия, активность которых меняется периодически, ритмично, достигая максимума и минимума через приблизительно одинаковое число лет. Например: величина иммунной прослойки общества, являющаяся главной составляющей биологических факторов и определяющая циклические (периодические, ритмичные) колебания заболеваемости. Если не происходит существенных и необычных изменений иммунной прослойки, в большинстве случаев на одной территории периоды разных циклов одинаковы, также одинаковы и интервалы между циклами. 3. Причины и условия, активность которых беспорядочно меняется во времени (природно-климатические факторы), или факторы, проявляющиеся случайно (аварии за счет природно-климатических или социальных факторов). Таким образом, распределение заболеваемости зависит от сочетанного действия биологических, социальных и природно-климатических факторов.
3.5. Описание выявленных проявлений заболеваемости
Результаты проведенного исследования представляют в виде графика и его описания с привлечением рассчитанных статистических величин (если такие проводились) для подтверждения сделанных выводов. Сами расчеты, как правило, не приводятся. При необходимости данные о заболеваемости могут быть представлены в таблицах. В качестве примера опишем проявления заболеваемости скарлатиной, представленные на рис.10.
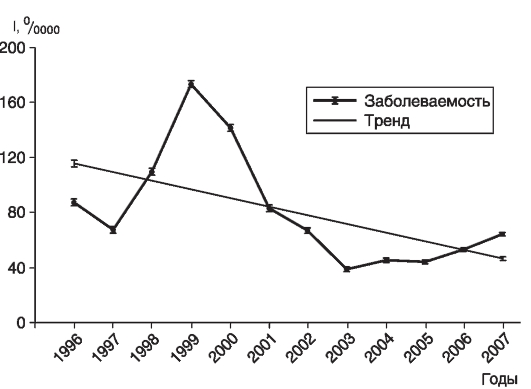
Рис.10. Заболеваемость населения Москвы скарлатиной в 1996-2007 гг.
Пример описания
На графике представлена заболеваемость скарлатиной населения Москвы с 1996 по 2007г. Выявлена достоверная (р <0,05) выраженная тенденция к снижению заболеваемости (среднегодовой темп прироста 8%). Разница теоретических показателей первого и последнего года за данный период времени составила 70,0 на 100 000 населения, или 60%. Риск заболеть скарлатиной в Москве (по I теор) снизился к 2007 г. на 5151 случай и составил 46,1 на 100 000 населения.
Полученные данные свидетельствуют о выраженном снижении активности и/или изменении набора причин (факторов риска) заболеваемости скарлатиной в Москве за изучаемый период. Тенденция к снижению заболеваемости может быть также связана с эффективностью проводимых мероприятий. Высказанные гипотезы требуют дальнейшего уточнения.
При визуальной оценке фактической заболеваемости населения Москвы в 1996-2007 гг. отмечалось неравномерное распределение заболеваемости с подъемами в 1999 г. (173,4 на 100 000 населения) и 2007 г. (73,1 на 100 000 населения), спады отмечены в 1997 (67,0 на 100 000 населения) и в 2003 г. (38,3 на 100 000 населения). С 1997 по 1999 г. произошел почти троекратный подъем заболеваемости с 67,0 до 173,4 на 100 000 населения с последующим еще более интенсивным (4,5 раза) снижением показателя. Подъем, наметившийся с 2003 г., можно считать закономерным проявлением заболеваемости скарлатиной, связанной с периодичностью, характерной для данной инфекции. В формировании его могут участвовать как все группы населения, так и отдельные из них, наиболее вероятно дети.
В описании использованы не только относительные показатели заболеваемости скарлатиной, но и абсолютные величины, рассчитанные данные о достоверности различий показателей заболеваемости первого и последнего года линии тенденции, темп прироста.
4. Описание внутригодовой динамики заболеваемости (распределение месячных показателей заболеваемости)
При описании внутригодового распределения заболеваемости выявляют наличие сезонности и ее характеристику: сроки начала и окончания сезонного подъема, его продолжительность, отмечают месяц максимального подъема заболеваемости. Заканчивают описание данного раздела формулированием гипотез о факторах риска, обеспечивающих выявленный характер распределения.
Для выявления особенностей динамики месячных показателей заболеваемости необходимо оценить:
- особенности помесячной динамики заболеваемости внутри каждого года (внутригодовая динамика);
- особенности многолетней динамики заболеваемости отдельного месяца за изучаемый период;
- особенности многолетней динамики заболеваемости определенных периодов года за ряд лет.
4.1. Колебания внутригодовых (месячных) показателей заболеваемости
1. Равномерное или неравномерное распределение показателей заболеваемости. Внутригодовая структура и динамика месячных показателей заболеваемости неинфекционными болезнями, как правило, не имеет достоверных изменений в пределах одного года. Для инфекционных болезней, напротив, часто характерны достоверные колебания месячных показателей заболеваемости, поэтому внутри года можно выявить несколько вариантов их распределения.
Относительно равномерное распределение заболеваемости: когда все месячные показатели достоверно не превышают фонового уровня заболеваемости, выше которого фоновая заболеваемость подняться не может.
Терминами, близкими по смыслу фоновой заболеваемости, являются «межсезонная» и «межэпидемическая» заболеваемость (или заболеваемость в межсезонный и межэпидемический периоды). Эти термины отражают заболеваемость только в те месяцы, когда фактические показатели не превышают фоновый уровень.
Неравномерное распределение заболеваемости: когда отмечаются достоверные подъемы заболеваемости выше предельной фоновой заболеваемости.
Внутригодовые подъемы заболеваемости - объективное явление, отражающее активизацию и/или изменение набора факторов риска внутри года. Внутригодовые подъемы могут быть представлены разным набором случаев, например только спорадическими или относящимися к вспышкам либо их сочетанием.
2. Неравномерное распределение показателей заболеваемости: сезонные или хаотические подъемы заболеваемости.
• Сезонные подъемы регулярно, практически ежегодно, повторяются приблизительно в одно время (сезон):
- сезонные подъемы при одних болезнях начинаются и заканчиваются в одном году, при других - начинаются осенью (зимой) и заканчиваются уже в следующем году;
- подъемы заболеваемости могут захватывать один, два или три природных сезона, следовательно, сезонность может быть зимней, осенней, летне-осенней, весенне-летне-осенней и т.д.;
- сезонность можно выявить по табличным и графическим данным, но при условии, что данные о заболеваемости представлены за весь изучаемый период и распределены по месяцам года в таблице, на ленточной диаграмме или типовой кривой;
- если табличные или графические данные о заболеваемости представлены за один год, делается вывод о наличии подъема, но является ли он сезонным неизвестно.
• Хаотические (эпизодические) подъемы возникают относительно редко, только в отдельные годы и разные месяцы. Данное распределение заболеваемости может быть связано со вспышками заболеваемости, которые формируются за счет случайных факторов. Из описания внутригодовой заболеваемости она исключается и анализируется отдельно, как правило, в оперативном эпидемиологическом анализе. Ориентировочные выводы о наличии (отсутствии) этих проявлений возможны уже при обычной визуальной оценке таблиц и графиков динамики месячных показателей заболеваемости. Графики могут быть представлены:
- в виде линейной диаграммы месячных показателей заболеваемости отдельного года, при построении соблюдается правило «золотого сечения»;
- ленточной диаграммы месячных показателей заболеваемости - непрерывная кривая, отражающая внутригодовую динамику заболеваемости за ряд лет с единой ценой деления (длина масштабного отрезка чаще всего равна 0,5 см, что позволяет одним взглядом охватить особенности распределения месячных показателей внутри года сразу за несколько лет), правило «золотого сечения» при построении не соблюдается;
- типовой кривой месячных показателей заболеваемости - это кривая, построенная по средним (чаще медианным) значениям заболеваемости каждого месяца за изучаемый период, при построении соблюдается правило «золотого сечения».
Если типовой сезонный подъем начинается и заканчивается в одном году, то график строят как обычно, начиная с января и заканчивая декабрем. Если типовой сезонный подъем начинается в одном году, а заканчивается в следующем, при построении диаграммы обозначения на оси Х следует начать не с января, а с одного из месяцев минимальной заболеваемости (рис. 11).
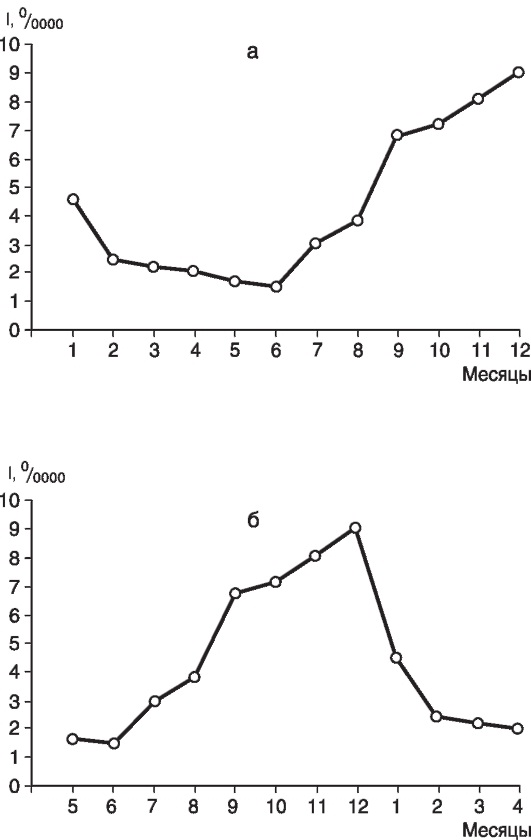
Рис. 11. Медиана (типовая кривая) заболеваемости населения города В гепатитом А в 1992-2000 гг.: а - обычное построение графика, начиная с января, что более пригодно для изучения межэпидемического периода; б - график начинается с одного из месяцев минимальной заболеваемости. Второй график более наглядно отражает типовые сроки начала и окончания сезонных подъемов заболеваемости населения города В гепатитом А за представленные 9 лет
4.2. Характеристика (параметры) внутригодового подъема заболеваемости
Описание позволяет оценить его начало, окончание, месяц максимальной заболеваемости и продолжительность этого подъема. Оставшиеся месяцы года составят длительность межэпидемического (межсезонного) периода:
- срок начала подъема заболеваемости можно определять несколькими способами. Например, опустить перпендикуляр на ось Х из точки пересечения месячной 1пред.фон (предельно фоновой) заболеваемости и кривой заболеваемости. Начало подъема определяется только месяцем года, но не днем месяца, поскольку неизвестно распределение заболеваний по дням внутри месяцев (с какого дня месяца заболеваемость будет стабильно и достоверно превышать 1пред.фон);
- срок окончания подъема заболеваемости определяется последним месяцем, когда заболеваемость была выше уровня предельно фоновой заболеваемости. Определение даты спада заболеваемости полностью противоречит кумулятивной природе показателей и приводит к абсурдным выводам;
- продолжительность подъема - время (количество месяцев) от начала подъема заболеваемости до его окончания;
- месяц максимальной заболеваемости;
- продолжительность межэпидемического (межсезонного) периода. При описании следует отметить не только типичные временные
параметры, но и необычные отклонения от них.
Как следует из рис. 12, подъем заболеваемости населения города В дизентерией в 1997 г. продолжался 6 мес - с июня (начало подъема заболеваемости) по ноябрь (окончание подъема заболеваемости) включительно, при этом максимальная заболеваемость была зарегистрирована в августе. Межэпидемический период продолжался тоже 6 мес.
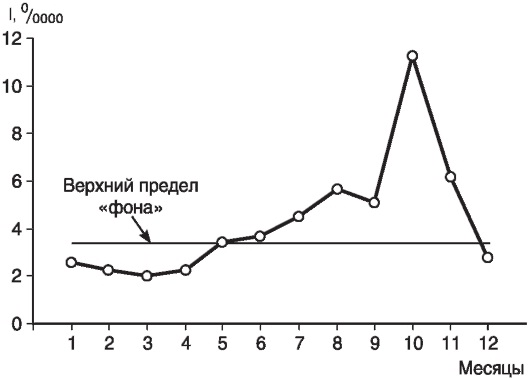
Рис. 12. Заболеваемость населения города В бактериологически подтвержденной дизентерией в 1997 г.
4.3. Возможные причины, обеспечивающие данное распределение заболеваемости
Внутригодовые подъемы заболеваемости отражают изменение (повышение) активности и/или набора факторов риска, которые можно объединить в три группы.
1. Факторы, определяющие различные формы «перемешивания» людей. К ним относят:
а) горизонтальное перемешивание:
- формирование новых коллективов, например групп детского сада, первых классов школы, воинских коллективов (пополнение), массовая «закладка» больных в стационары с летним перерывом и т.д.;
- миграционные процессы, особенно активные в годы социальных катаклизмов;
б) вертикальное перемешивание:
- естественная убыль населения и рождение новых.
Эта группа факторов связана с социальными условиями, в которых развивается заболеваемость, наиболее отчетливо проявляется при аэрозольных антропонозах.
2. Факторы, снижающие иммунитет и резистентность.
3. Факторы, способствующие активизации механизма передачи возбудителя, наиболее значимы при кишечных антропонозах:
а) природные (климатогеографические, природно-климатические факторы) могут действовать:
- прямо (переохлаждение, простудные заболевания, открытие купального сезона, появление свежих овощей и фруктов, сроки выплода мух);
- опосредовано через социальные факторы (при плохих погодных условиях организованные дети большую часть времени проводят в закрытых помещениях, отсюда скученность, что облегчает и ускоряет передачу возбудителя);
б) социальные (благоустройство территории и жилища, наличие канализации и водопровода).
В итоге все эти факторы влияют на уровень популяционного иммунитета, увеличивая прослойку восприимчивых: чем она больше и чем больше численность коллектива, тем выше показатели заболеваемости.
4.4. Описание выявленных проявлений заболеваемости
Полученные результаты исследования могут быть представлены в виде ленточной диаграммы - непрерывной кривой, отражающей внутригодовую динамику месячных показателей за ряд лет или типовой кривой, построенной по средним значениям заболеваемости каждого месяца за изучаемый период. Характеристику внутригодовых подъемов за ряд лет в типовой кривой отражают, как правило, в таблицах.
По диаграммам, данным таблиц и проведенных расчетов описывают выявленные особенности распределения внутригодовых показателей заболеваемости. В качестве примера опишем проявления внутригодовой динамики заболеваемости населения Москвы скарлатиной за 1997-2007 гг., представленной на типовой кривой (рис. 13).
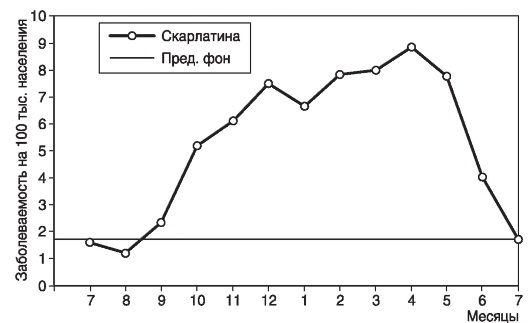
Рис. 13. Внутригодовая заболеваемость скарлатиной в Москве за 1997- 2007 гг. (типовая кривая построена по медиане)
Пример описания
На графике представлена внутригодовая динамика заболеваемости населения Москвы скарлатиной за период с 1997 по 2007 г. Визуально отмечается неравномерное распределение показателей в течение года. Кривая имеет «двугорбый» характер с увеличением риска заболеть до 7,5 на 100 000 населения в декабре и более выраженным (до 8,9 на 100 000 населения) в апреле. Начало подъема заболеваемости в сентябре, окончание - в июле, продолжительность эпидемического периода 10 мес. Межэпидемический период составил соответственно 2 мес. Поскольку подъем заболеваемости прослеживается на типовой кривой, его можно считать закономерным, т.е. сезонным. Сезонность можно определить как осенне-зимне-весенне-летнюю.
Такой характер распределения заболеваемости населения Москвы скарлатиной за представленный период времени может быть связан с различными сроками начала подъема заболеваемости и/или разными месяцами максимального подъема в социально-возрастных группах населения, а также изменениями уровней активности факторов риска внутри года.
В представленном описании дана визуальная оценка графика с использованием интенсивных показателей заболеваемости.
5. Описание проявлений заболеваемости в группах населения, выделенных по индивидуальным признакам
.
5.1. Многолетняя и внутригодовая динамика заболеваемости в группах населения
Описание динамики годовых и месячных показателей заболеваемости каждой группы аналогичны описанию заболеваемости всего населения (см. выше).
В многолетней и годовой динамике дополнительно описывается синхронность (асинхронность) колебаний показателей заболеваемости в разных группах и в совокупном населении, участие групп в формировании тенденции и колебаний общих годовых показателей, очередность вовлечения различных групп населения в сезонный подъем.
5.2. Распределение групп по степени риска заболеть
Следует выявить различающиеся по уровню заболеваемости группы населения сопоставлением проявлений заболеваемости в этих группах. При условии сопоставимого качества выявления, диагностики и учета больных в разных группах распределить группы по степени риска заболеть изучаемой болезнью. Группу с самыми высокими показателями рассматривают как группу наибольшего риска, а группу с самыми низкими показателями считают группой наименьшего риска возникновения данной болезни на данной территории в данное время. Степень риска заболеть оценивается по табличным и графическим данным в динамике или по среднемноголетним величинам заболеваемости. Если отсутствуют результаты статистической оценки достоверности различий групповых показателей, выводы должны быть признаны ориентировочными.
1. Оценка степени риска заболеть в динамике. Оценку проводят по графикам многолетней динамики заболеваемости с арифметической и/или полулогарифмической шкалой. Оценка степени риска заболеть в динамике проведена на примере описания многолетней динамики заболеваемости скарлатиной в группах населения Москвы за 1997-2007 гг. (рис. 14).
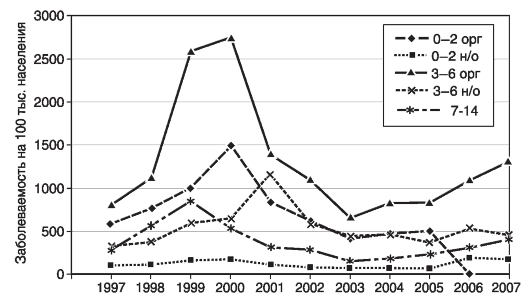
Рис. 14. Многолетняя динамика заболеваемости скарлатиной в группах населения Москвы за 1997-2007 гг.1
Пример описания
Изучение данных позволяет сделать следующие ориентировочные выводы. В течение всех лет наблюдения самые низкие показатели заболеваемости отмечены в группе взрослых(Заболеваемость взрослых колеблется с 0,80/0000 в 2005 г. до 2,70/0000 в 2000 г.), поэтому взрослые по риску заболеть занимают 6 место. Заболеваемость скарлатиной неорганизованных детей 0-2 лет в Москве была в течение всего периода ниже частоты заболеваний других групп и по риску заболеть стоит на предпоследнем месте. Лидировали по риску заболеть скарлатиной организованные дети 3-6 лет.
Риск заболеть в других группах детей изменялся в течение всего периода. Так, до 1999 г. по риску заболеть скарлатиной на втором месте находились организованные дети 0-2 лет, на третьем - дети 7-14 лет, а на четвертом - неорганизованные дети 3-6 лет. В последующие годы произошло перераспределение занимаемых мест, причиной чего стала разная скорость тенденции снижения заболеваемости в указанных группах населения. Это хорошо видно по разному наклону мысленно проведенных линий тенденции. В итоге к 2007 г. группой наибольшего риска остались организованные дети 3-6 лет, на второе место вышли неорганизованные дети до 3-6 лет (группа, в которой тенденция заболеваемости практически отсутствовала с 2002 г.) и группа детей 7-14 лет, в которой с 2003 г. наметилась тенденция к росту заболеваемости. Среди организованных детей 0-2 лет заболеваемость скарлатиной в г. Москве не регистрировалась с 2006 г.
2. Оценка степени риска заболеть по среднемноголетним и прогностическим групповым показателям заболеваемости. Такой способ сравнительной оценки групповой заболеваемости следует использовать, когда тенденции отсутствуют или однонаправлены и совпадают. В других случаях, особенно при оценке групп риска на перспективу и при планировании мероприятий, использование среднемноголетних показателей заболеваемости чаще всего приводит к ошибочным описательным выводам и, как следствие, ошибочным заключениям об активности (наборе) факторов риска и даже к принятию ошибочных управленческих решений. Чтобы избежать подобных ошибок, нужно дополнительно описывать тенденцию или использовать прогностические показатели, так как они определяются тенденциями заболеваемости каждой группы населения.
При сравнении прогностических групповых показателей, как правило, достаточно применять средние значения прогностических групповых показателей. Более точный результат получают с учетом доверительных границ этих показателей. Расчет среднего прогностического группового показателя и доверительных границ проводят точно так же, как и расчет аналогичного показателя для всего населения.
Разница рисков заболеть по среднеарифметическим и прогностическим показателям наглядно представлена на рис. 15.
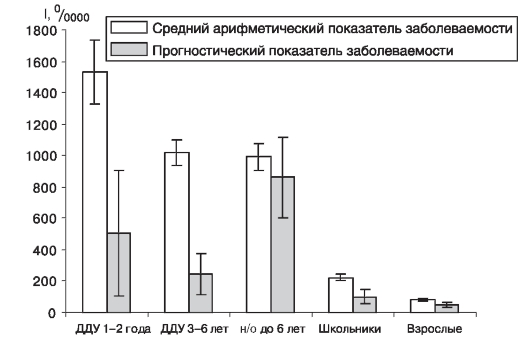
Рис. 15. Среднеарифметические и прогностические показатели заболеваемости различных контингентов населения города Н дизентерией в 1989- 1999 гг. (н/о - неорганизованные)
Результаты оценки степени риска заболеть в качестве примера описаны по среднемноголетним показателям заболеваемости социально-возрастных групп населения Москвы скарлатиной за периоды с 1997 по 2003 г. и с 2003 по 2007 г. (рис. 16).
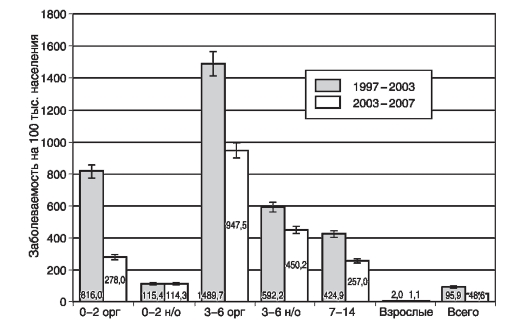
Рис. 16. Среднемноголетние показатели заболеваемости социально-возрастных групп населения г. Москвы скарлатиной за периоды с 1997 по 2003 г.
Пример описания
Результаты оценки риска заболеть скарлатиной в Москве убедительно показывают большую частоту заболеваемости во всех представленных группах населения в период с 1997 по 2003 г. по сравнению с периодом 2003- 2007 гг. Исключение составляет группа неорганизованных детей 0-2 лет, в которой риск заболеть не изменяется. И в первом, и во втором периоде наибольший риск сохраняется в группе организованных детей 3-6 лет.
Группа организованных детей 0-2 лет, занимавшая второе место в первом периоде, перемещается на третье место в периоде 2003-2007 гг., разделяя его с детьми 7-14 лет. Данную особенность можно объяснить и с 2003 по 2007 г. более выраженным снижением заболеваемости (в 3 раза) в младшей возрастной группе, по сравнению со старшей (в 1,5 раза) группой. Как с 1997 по 2003 г., так и с 2003 по 2007 г. самый низкий уровень заболеваемости отмечался среди взрослых, во втором периоде он уменьшался почти в два раза. Представленные результаты достоверны (р <0,05).
3. Оценка степени риска заболеть с помощью присвоения группам определенных рангов. Для проведения ранжирования необходимо:
1. Расставить ранги: 1, 2, 3, 4, 5 и т.д. по количеству групп, присваивая 1 наибольшему показателю, т.е. группе с наибольшим риском заболеть.
2. Если показатели достоверно отличаются друг от друга, то присвоенные им ранги сохраняют. Если есть показатели, которые достоверно друг от друга не отличаются, то в этом случае:
- ранговые величины этих показателей необходимо сложить и разделить на число показателей, составивших эту сумму, т.е. определить среднюю величину;
- полученный ранг присваивают всем показателям, взятым в расчет;
- последующим показателям будут присваивать ранги, соответствующие следующему за последним, взятым в расчет. Например, показатели получили ранги 1,2, 3, 4 и 5, достоверно между собой не отличаются показатели с рангами 1, 2. 3. Рассчитываем среднее значение ранга (1+2+3):3=2. Меняем ранги 1, 2, 3 на ранг 2 для всех трех показателей. Следующие показатели сохраняют свои ранги 4 и 5.
Рассчитанные данные могут быть представлены в таблице или на графике.
5.3. Распределение групп по удельному весу заболевших (структура заболевших)
Анализ групповой структуры заболевших можно проводить по годовым, среднемноголетним и прогностическим показателям, а также в динамике за ряд лет. Оценка структуры заболевших дает представление о вкладе каждой группы в общий показатель заболеваемости в динамике, в среднем за многолетний период или на перспективу.
Результаты могут быть представлены в таблицах или графически в виде столбиковых или круговых диаграмм.
По данным табл. 1 и рис.17 видно, что по прогнозу первые два места по вкладу групп в общее число заболевших дизентерией в городе Н в 2000 г. будут занимать взрослые и неорганизованные дети до 6 лет. Показатели сравниваемых групп не отличаются, поэтому ранг каждой из этих групп равен 1,5. Третье и четвертое места разделят школьники и организованные дети 3-6 лет, следовательно, доля заболевших каждой из этих групп будет выражаться рангом 3,5. Пятое место единолично принадлежит организованным детям 1-2 лет, поэтому их прогностический вклад в общее число больных дизентерией в городе Н. оценивают рангом 5.
Таблица 1. Прогностическая структура заболевших дизентерией в городе Н за 2000 г. в абсолютных и относительных величинах
|
Контингент |
Прогностические величины |
|||
|
Абсолютное число заболевших |
Групповой экстенсивный показатель (Р, %) |
Ошибка показателя (m) |
Ранг по Р |
|
|
ДДУ 1-2 года |
6 |
4,4 |
1,8 |
5 |
|
ДДУ 3-6 лет |
14 |
10,2 |
2,6 |
3,5 |
|
Н/о до 6 лет |
44 |
32,1 |
4,0 |
1,5 |
|
Школьники |
21 |
15,3 |
3,1 |
3,5 |
|
Взрослые |
52 |
38 |
4,1 |
1,5 |
|
Все население |
137 |
100 |
- |
- |
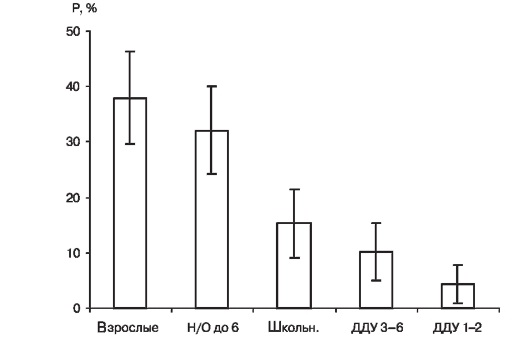
Рис. 17. Экстенсивные прогностические показатели заболеваемости различных групп населения города Н дизентерией в 2000 г. (Р [%] ± 2m)
Приблизительная оценка структуры заболевших может быть проведена без дополнительных расчетов (визуально) по графикам (рис. 18).
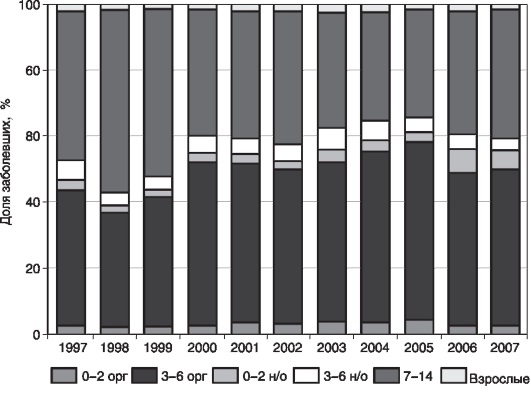
Рис. 18. Структура заболевших скарлатиной среди населения Москвы с 1997 по 2007 г.
Пример описания
За период одиннадцатилетнего наблюдения в структуре заболевших скарлатиной в Москве преобладают организованные дети 3-6 лет, за исключением 1998 и 1999 г., когда доля заболевших детей 7-14 лет составила 55% и 51% соответственно. Вклад организованных детей 3- 6 лет в общее число заболевших составлял от 35% в 1998 г. до 54% в 2005 г. На втором месте дети 7-14 лет, доля которых в общей структуре заболевших колебалась от 33% (2004, 2005) до 55% (1998). В последние два года структура заболевших изменилась. Среди организованных детей 0- 2 лет случаев заболевания скарлатиной не регистрировалось, а доля неорганизованных детей 3-6 лет уменьшилась в два раза. В то же время увеличился удельный вес детей 7-14 лет (до 38%) и неорганизованных детей 0- 2 лет в два раза (с 3 до 6%), доля взрослых осталась неизменной. Наибольший вклад в общее число заболевших, несмотря на уменьшение доли, остается по-прежнему за группой организованных детей 3-6 лет.
5.4. Оценка эпидемиологической значимости групп населения
Достоверную оценку проводят по сумме ранговых значений риска заболеть и доли заболевших с учетом доверительных границ показателей заболеваемости (табл. 3.2).
Таблица 2. Эпидемиологическая значимость заболевших дизентерией различных групп населения города Н в 2000 г.
|
Группы населения |
Интенсивные показатели в группах |
Ранговые значения |
Экстенсивные показатели в группах |
Ранговые значения |
Сумма рангов |
|
ДДУ |
1-2 года |
502,4+200,0 |
2,5 |
4,4 +1,8 |
5 |
|
7,5 |
ДДУ 3-6 лет |
242,7±65,1 |
2,5 |
10,2+2,6 |
3,5 |
|
6 |
Н/о до 6 лет |
859,7+129,1 |
1 |
32,1+4,0 |
1,5 |
|
2,5 |
Школьники |
100,0+22,1 |
4 |
15,3+3,1 |
3,5 |
|
7,5 |
Взрослые |
50,2+7,0 |
5 |
38,0+4,1 |
1,5 |
|
6,5 |
|
|
|
|
|
Наибольшая эпидемиологическая значимость у группы неорганизованных детей до 6 лет, второе место - дети 3-6 лет, посещающие детские дошкольные учреждения, за ними следуют взрослые - третье место, на четвертом месте группы школьников и организованных детей в возрасте 1-2 лет с одинаковой эпидемиологической значимостью.
Предварительная оценка может быть проведена без учета доверительных границ показателей. Пример описания проведем по данным таблиц 3.3 и 3.4.
Таблица 3. Эпидемиологическая значимость заболевших различных групп населения Москвы скарлатиной в 1997-2003 гг.
|
Группы населения |
Интенсивные показатели в группах |
Ранговые значения |
Экстенсивные показатели в группах |
Ранговые значения |
Сумма рангов |
|
0-2 орг. |
816,2 |
2 |
2,7 |
4 |
6 |
|
0-2 н/о |
115,4 |
5 |
2,5 |
5 |
10 |
|
3-6 орг. |
1489,7 |
1 |
43,3 |
2 |
3 |
|
3-6 н/о |
592,2 |
3 |
4,8 |
3 |
6 |
|
7-14 лет |
424,9 |
4 |
45 |
1 |
5 |
|
Взрослые |
2,0 |
6 |
1,8 |
6 |
12 |
Таблица 4. Эпидемиологическая значимость заболевших различных групп населения Москвы скарлатиной в 2003-2007 гг.
|
Группы населения |
Интенсивные показатели в группах |
Ранговые значения |
Экстенсивные показатели в группах |
Ранговые значения |
Сумма рангов |
|
0-2 орг. |
278,0 |
3 |
2,0 |
5 |
8 |
|
0-2 н/о |
114,3 |
5 |
4,9 |
3 |
8 |
|
3-6 орг. |
947,5 |
1 |
50,4 |
1 |
2 |
|
3-6 н/о |
450,2 |
2 |
4,8 |
4 |
6 |
|
7-14 лет |
257,0 |
4 |
36 |
2 |
6 |
|
Взрослые |
21,1 |
6 |
1,9 |
6 |
12 |
Пример описания
Проведена оценка эпидемиологической значимости заболевших социально-возрастных групп населения Москвы скарлатиной за два периода с 1997 по 2003 г. и с 2003 по 2007 г. Наибольшая эпидемиологическая значимость и в первом и втором периоде сохраняется за группой организованных детей 3-6 лет, а наименьшая - в группе взрослых. Группа неорганизованных детей 3-6 лет поднялась во втором периоде с третьего на второе место, разделив его с группой 7-14 лет. Увеличилась эпидемиологическая значимость и в группе неорганизованных детей 0-2 лет, поднявшись на третье с пятого места и разделив его с организованными детьми того же возраста.
6. Описание заболеваемости в группах населения, выделенных по территориальному признаку
В научной и практической работе этот раздел анализа чаще называют «анализом заболеваемости по территории». Признаки места весьма многочисленны, ими могут быть любые признаки, позволяющие определить территориальную привязанность отдельного случая. Сравнение уровней заболеваемости населения разных территорий позволяет распределить их по степени риска заболеть. Так же как и при группировке по признакам времени, наибольшей эпидемиологической информативностью обладают данные, полученные при территориальной группировке, учитывающей место действия факторов риска.
Содержание и методы изучения заболеваемости групп, выделенных по территориальному признаку, не отличаются от содержания и методов анализа заболеваемости групп, выделенных по индивидуальным признакам. При необходимости выявляют и сравнивают различные особенности распределений годовых и месячных показателей заболеваемости как всего населения изучаемых территорий, так и разных групп на тех же территориях. Различия состоят в применении дополнительной статистической обработки (метод стандартизации) показателей заболеваемости населения сравниваемых территорий, связанной с их различной демографической структурой населения. Используют дополнительные способы графического отображения данных: построение картограмм и картодиаграмм.
Объем описания и характер достоверности будут определяться целью исследования и проведенной статистической обработкой. В качестве примера приводим описание проявлений заболеваемости скарлатиной возрастных групп и совокупного населения на территории Москвы и Российской Федерации.
Пример описания
При визуальной оценке фактической заболеваемости скарлатиной населения Москвы за период 1996-2007 гг. (рис. 19) отмечался почти троекратный подъем заболеваемости с 1997 по 1999 г. с 67,0 до 173,4 на 100 000 населения с последующим еще более интенсивным снижением показателя к 2003 г. до 38,3 на 100 000 населения.
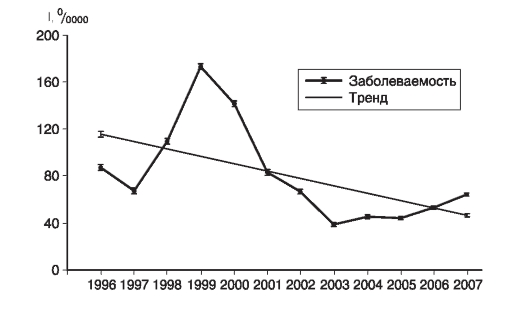
Рис. 19. Заболеваемость населения Москвы скарлатиной в 1996-2007 гг.
Тенденция изменения частоты заболеваемости скарлатиной в Москве (I теор.) отражала снижение заболеваемости на 70,0 на 100 000 населения, или на 60%, что составило в 2007 г. в показателях тенденции 46,1 на 100 000 населения.
В абсолютных теоретических показателях это проявлялось снижением уровня заболеваемости к 2007 г. на 5151 случай по сравнению с 1996 г.
Динамика заболеваемости населения РФ скарлатиной в тот же период (рис. 20) характеризовалась достоверной тенденцией к снижению с аналогичным, но менее выраженным темпом прироста СТП = -3%.
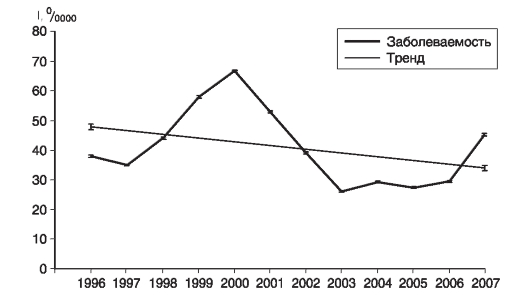
Рис. 20. Заболеваемость населения РФ скарлатиной в 1996-2007 гг.
В целом динамика заболеваемости скарлатиной в Москве и РФ визуально совпадала, но в РФ процесс распространения скарлатины протекал менее интенсивно и выражено, чем в Москве. Среднемноголетняя заболеваемость скарлатиной в РФ - 41,1 на 100 000 населения.
При анализе заболеваемости скарлатиной по возрастным группам в Москве за 12 изучаемых лет (рис. 21) наблюдалось достоверное снижение показателя в обеих группах с СТП = -6% в группе детей и -7% в группе взрослых. Среднемноголетние величины составляли 461,7 и 1,75 на 100 000 населения соответственно.
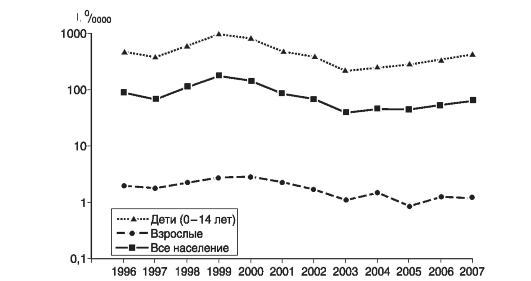
Рис. 21. Заболеваемость различных возрастных групп населения Москвы скарлатиной в 1996-2007 гг.
При визуальной оценке графика (рис. 21) выявлялась полная синхронность колебаний годовых показателей заболеваемости скарлатиной различных групп населения. Показатели заболеваемости в группе детей существенно выше чем в группе взрослых.
При анализе заболеваемости скарлатиной по возрастным группам в РФ за период 1996-2007 гг. (рис. 22) достоверного изменения показателя в группе детей не наблюдалось (СТП = 0%). В группе взрослых выявлена тенденция к снижению заболеваемости с СТП = -1% ежегодно. Среднемноголетние величины составляли 224,9 в группе детей и 2,0 в группе взрослых на 100 000 населения.
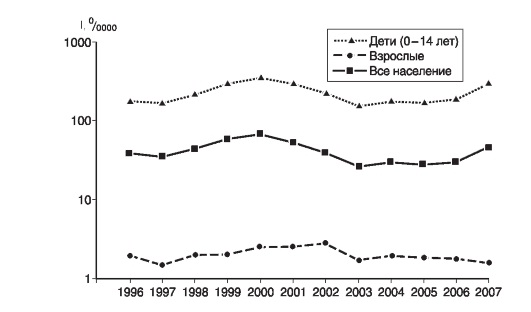
Рис. 22. Заболеваемость различных возрастных групп населения РФ скарлатиной в 1996-2007 гг.
При визуальной оценке графика (рис. 22) выявлялась полная синхронность колебаний годовых показателей заболеваемости скарлатиной различных групп населения.
Таким образом, при схожей динамике заболеваемости скарлатиной в Москве и РФ в среднем за 12 лет ежегодная заболеваемость скарлатиной в городе была выше примерно в 2 раза, чем в РФ заболеваемости совокупного населения и заболеваемости детей (0-14 лет). При этом заболеваемость и в Москве, и РФ характеризовалась достоверной тенденцией снижения, но в РФ процесс был менее выражен.
7. Формулирование гипотез о факторах риска
Формулирование гипотезы о факторах риска, обеспечивших выявленное конкретное распределение заболеваемости, - конечная цель дескриптивной эпидемиологии, касающаяся конкретных элементов социальных и природных условий. Характер гипотез определяется уровнем знаний о нозологической форме болезни и интеллектуальным климатом времени. Гипотезы строятся на основании знаний о конкретном заболевании с использованием методов формальной логики. К методам формальной логики относят:
- метод дифференцирования - выявление достоверных различий в частоте заболеваний по двум группам (периодам времени, сходным территориям), связанным с отсутствием в одной из них определенного фактора или при наличии фактора с разной активностью его действия; надежность гипотезы мала;
- метод «сходства-различия» - заболеваемость в двух группах (периодах времени, сходных территориях) связывают с общим для этих групп фактором; надежность гипотезы достаточная, зависит от степени изученности эпидемиологии болезней;
- метод сопутствующих изменений - анализ фактора, частота и сила которого меняется параллельно с заболеваемостью; надежность гипотезы мала, может быть повышена при сочетании с другими методами;
- метод согласования состоит в сопоставлении результатов различных типов исследований; обеспечивает надежное подтверждение гипотез, построенных другими методами;
- метод аналогии - применение ранее установленных эпидемиологических принципов и положений к сходным по природе и проявлениям ситуациям; надежность гипотезы достаточная, требует согласования.
Первичными в построении эпидемиологических гипотез могут быть как факты, так и научные представления, при этом их можно менять местами:
- гипотезы формулируют на основе конкретных проявлений заболеваемости и сверяют с научными данными;
- гипотезы формулируют на основе научных данных и сверяют с конкретными проявлениями заболеваемости.
В дальнейших аналитических исследованиях проводят проверку гипотез. Не всегда возможно четко разграничить этапы формулирования и проверки гипотез.
8. Ошибки в описательных исследованиях
Ошибки в описательных исследованиях можно разделить на три группы.
1. Графические ошибки:
- неправильный выбор графического изображения, например достаточно часто заболеваемость какой-либо болезнью в различных группах населения в определенном году представляется линейной диаграммой, а не столбиковой, как это необходимо в данном случае;
- нарушение правила «золотого сечения» при построении графика (см. гл. 2);
- неправильный выбор типа графика при представлении данных с большим разбросом (более чем в 100 раз);
- механические ошибки при нанесении данных.
2. Статистические ошибки:
- выбор статистических методов для оценки эпидемиологических данных без учета особенностей распределения заболеваемости, например расчет тенденции за 2-3 года при заболеваниях с неравномерным упорядоченным или беспорядочным распределением;
- сравнение показателей заболеваемости на разных территориях без предварительного ознакомления с качеством выявления, учета и регистрации заболеваемости, определением случая болезни на этих территориях;
- арифметические ошибки при расчетах.
3. Логические ошибки:
- окончательный вывод о различиях в уровне заболеваемости делают без оценки достоверности различий показателей заболеваемости;
- интерпретация среднемноголетних показателей для разных групп без учета тенденций;
- интерпретация экстенсивных показателей, например оценка риска заболеть в группах населения по доле заболевших в этих группах;
- ошибки в оценке объективных и субъективных причин, обеспечивающих данное распределение заболеваемости, например инвалидность детей значительно выросла в течение короткого времени лишь за счет расширения перечня состояний, дающих право на получение инвалидности и т.д.